به گزارش همشهری آنلاین آنتیبادیها یا پادتنها مولکولهای پروتئینی که دستگاه ایمنی بدن در دفاع در برابر عوامل مهاجم تولید میکند، اساس تولید برخی از سودمندترین داروهای موجود در آزمایشگاههای زیستفناوری قرار میگیرند.
آنتیبادیهای مونوکلونال بوسیله مجموعههای سلولهای ایمنی مشابه که دودمان یا «کلون» همهشان به یک سلول والدی مشابه میرسد، تولید میشوند.
آنتیبادیهای مونوکلونال «میل ترکیبی تکظرفیتی» دارند به این معنا که همه آنها به یک «اپیتوپ» واحد (محلی از آنتیژن که آنتیبادی به آن متصل میشود) متصل میشوند. در مقابل آنتیبادیهای پلیکلونال (پادتانهای چند دودمانی) که معمولا بوسیله سلولهای پلاسمایی (سلولهای مولد آنتیبادی) با تبارهای متفاوت تولید میشوند، به چندین «اپیتوپ» متصل میشوند.
آنتیبادیهای مونوکلونال ابزار مهمی در بیوشیمی، زیستشناسی مولکولی و پزشکی هستند.
دانشمندان برای ساخت یک آنتیبادی مونوکلونال یک حیوان (یا احتمالا انسان) را با مادهای که میخواهند آنتیبادی بر ضدش تولید شود، واکسینه میکنند تا دستگاه ایمنی حیوان شروع به تولید آنتیبادی بر ضد آن ماده خاص کند.
بدن حیوان به تدریج آنتیبادیهایی را خواهد ساخت که تاثیربخشی بیشتر و بیشتر بر ضد آن ماده یا به عبارت دیگر «آنتیژن» دارند. سپس سلولهای تولیدکننده آنتیبادی (سلولهای پلاسمایی) از بقیه سلولهای سفید خون جدا میشوند و در آزمایشگاه در ظرف کشت گذاشته میشوند تا معلوم شود آنتیبادیهای کدامیک از آنها بهتر از همه به آن آنتیژن معین متصل میشود.
سلولی که بهترین آنتیبادی از لحاظ اتصال با آنتیژن را تولید میکند- از سایر سلولها جدا میشود تا به اصطلاح به عنوان یک «کارخانه تولیدکننده آنتیبادی» به کار رود. آنتیبادیهایی که این سلول تولید میکند کاملا اختصاصی هستند و به یک محل خاص در آنتیژن (که میتواند ویروس، باکتری، سلول سرطانی و ... باشد) متصل میشوند و آن را خنثی میکنند.
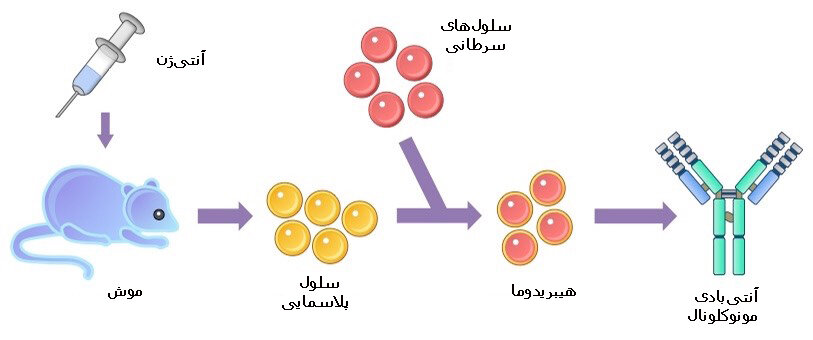
برای تولید این آنتیبادی مونوکلونال در ابعاد وسیع در مرحله بعد این سلول در آزمایشگاه با یک سلول سرطان خون پیوند زده میشود تا چیزی به نام «هیبریدوما» (hybridoma) یا «مونوکلون» (monoclone) به وجود آید. این هیبریدوما یا مونوکلون به طور مداوم آنتیبادی دقیقا مشابهی را تولید خواهد کرد. علت پیوند زدن سلول مونوکلونال با سلول سرطانی این است که خاصیت تکثیر مداوم به آن داده شود.
این سلولهای مولد آنتیبادیهای مونوکلونال استفادههای گستردهای در تحقیقات علمی به عنوان یک ابزار بسیار دقیق دارند. در حال حاضر میلیونها نوع از آنتیبادیهای مونوکلونال به طور تجاری تولید میشوند و در آزمایشگاهها برای اتصال به ریزترین و اختصاصیترین هدفهای سلولی به کار میروند.
آنتیبادیهای مونوکلونال همچنین اساس بسیاری از داروهای پرفروش هستند. برای مثال داروی «ادالیموماب» با نام تجاری Humira یک آنتیبادی مونوکلونال است که برای درمان آرتریت روماتوئید به کار میرود. این دارو یک پروتئین التهابی را که نوعی «سایتوکاین» است، مهار میکند.
یک داروی دیگر به نام بواسیزوماب با نام تجاری Avastin مولکولی را هدف قرار میدهد که باعث رشد رگهای خونی میشود. این دارو با مهار کردن این مولکول میتواند سرعت رشد سرطانهای ریه، روده بزرگ، کلیه و برخی سرطانهای مغز را کاهش دهد.
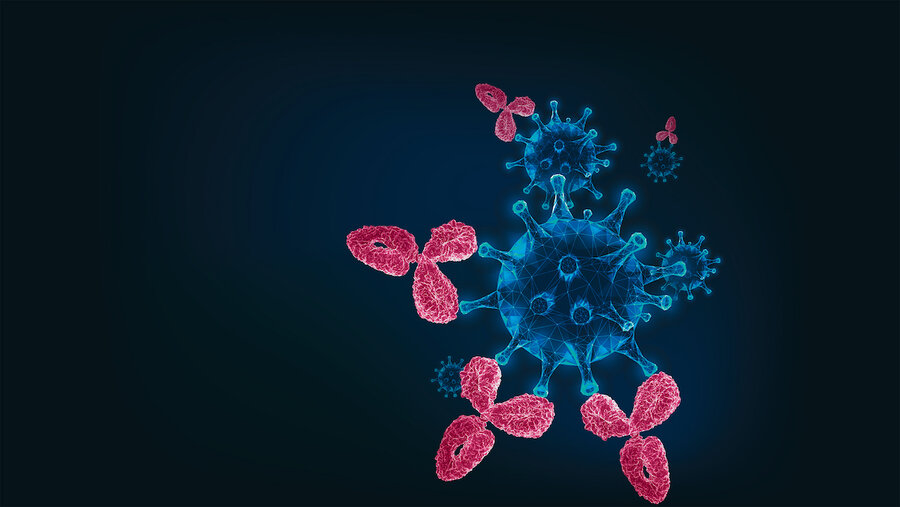
پژوهشگران در ساسر جهان برای مبارزه با پاندمی کروناویروس جدید (سارس-کوو-۲) نیز به دنبال ساخت آنتیبادیهای مونوکلونالی هستند که بتواند این ویروس را خنثی کند.
برای این کار ابتدا آنتیبادیهای موجود در پلاسمای خون افرادی که از بیماری کووید-۱۹ ناشی از کروناویروس جدید بهبود یافتهاند، جدا میشوند. در مرحله بعد از میان این آنتیبادیها، موثرترینشان از لحاظ خنثی کردن کروناویروس جدا میشوند و در مرحله بعد به شیوهای که در بالا گفته شد، تولید انبوه این آنتیبادی در کارخانههای داروسازی انجام میشود.
آنتیبادیهای مونوکلونالی که به این ترتیب تولید میشوند، میتوانند ایمنی موقتی «غیرفعال» در برابر کروناویروس در افراد ایجاد کنند تا زمانی که دستگاه ایمنی خود فرد پاسخ ایمنی کارآمد و درازمدت فعال در برابر ویروس ایجاد کند.


























نظر شما