آسیب نخاعی، بیماری وحشتناکی است. بیمار به خاطر یک لحظه، یک اشتباه، یک آسیب کوچک یا یک ترکش لعنتی، تا آخر عمر دیگر نمیتواند راه برود، حرکت کند یا حتی پاهایش را حس کند؛ در حالی که شب خواب میبیند در کوچههای کودکیاش میدود، بازی میکند و توپ را محکم شوت میکند.
اما با بیداری، کابوس وحشتناک شروع میشود. کشور ما به خاطر جنگ تحمیلی، بیماران نخاعی زیادی دارد. جادههای نابسامان هم قربانیان خودشان را میگیرند. یک عمر صندلی چرخدار و زخم بستر، یک عمر بیحرکتی، تاوان سنگینی است.
چند سال قبل، بعد از مدتها دانشگاه تهران و علوم پزشکی تهران، دوباره با هم متحد شدند تا یک قدم بزرگ بردارند. پوریا مشیری یک دانشجوی پزشکی جوان، خانم معصومه فیروزی از دانشگاه تهران و مؤسسه IBB و آقای دکتر هوشنگ صابری جراح مغز و اعصاب بیمارستان امام خمینی، هسته اصلی این پژوهش بودند.
ایدة پژوهش، از جانبازان جنگ تحمیلی گرفته شد. مطالعات اولیه زیادی انجام شد تا گروه به این نتیجه رسید که از سلولهای شوان خود فرد برای پیوند اعصاب به او استفاده کند. اعضای بانک پیوند بیمارستان امام هم همراهی کردند.
یا علی گفته شده بود تا کار شروع شود و حالا پروژه تحقیقاتی اولیه، تبدیل به یک دستاورد پژوهشی واقعی شده است. در چند مورد از بیماران، پیوند جواب داده و اگرچه پاسخها هنوز صددرصد و کامل نیستند، اما مثبت محسوب میشوند.
درمانگاه ضایعات نخاعی بیمارستان امام خمینی، در روزهای یکشنبه، سهشنبه و چهارشنبه جای سوزن انداختن ندارد؛ همان روزهایی که دکتر صابری بیماران نخاعی را ویزیت میکند.
امروز چهارشنبه است و ویلچرسواران و همراهانشان، یک ساعت مانده به شروع وقت ویزیت در سالن درمانگاه ازدحام کردهاند. دکتر صابری امروز نمیآید و قرار است نوبتها به هفته آینده موکول شود. یک نفر میرود روی نیمکت میایستد و بقیه دورش جمع میشوند. او اسامیکسانی را که از چند ماه قبل نوبت گرفتهاند و امروز از شهرستانهای دور و نزدیک آمدهاند، میخواند و به ترتیب نوبتهایشان را اعلام میکند.
دختر جوانی که مادرش را از تبریز آورده میگوید: «از شش ماه قبل نوبت گرفتهایم، همان موقع که توی تلویزیون گفتند پیوند نخاع میزنند.» مادرش 5 سال پیش روی یخبندان خیابان زمین خورده و نخاعش آسیب دیده است. میگوید هنوز پاهایش حس دارند اما نمیتواند به تنهایی از جا بلند شود و راه برود.
جوانی از داخل جمعیت بیرون میآید و به مرد درشتاندامیکه روی ویلچر نشسته میگوید: «فکر نکنم امروز دکتر بیاید، وایستا ببینم نوبتمان چنده؟» سیدرفیع جام از همدان آمده و 40 سالش است. 13 سال پیش، وقتی کارگر کوره آجرپزی بوده، از پشتبام افتاده و قطع نخاع شده است. میگوید 3 تا بچه دارد و تمام این سالها را با 150هزار تومان حقوق از کارافتادگی که بیمه میدهد، سرکرده است. میگوید:« 31سال است به این صندلی چسبیدهام. همه امیدم این است که دکتر صابری یک کاری بکند، فرجی بشود، من از روی این صندلی پا شوم.» مرد جوانی که خواهرزادهاش است، میآید جلو که: «بریم دایی، باید یک شنبه بیاییم.»
بیماران جدید، هر کدام با یکی دو نفر همراه هر لحظه از راه میرسند.
کاشت و برداشت
بیمارانی که دسته دسته به بیمارستان امام میآیند نمیدانند که عمل پیوند نخاع شرایط خاصی دارد و برای همه امکانپذیر نیست. بعضی از معیارهای انتخاب اینها هستند: سن بیمار زیر 05 سال باشد، طول ضایعه نخاعی کمتر از 10 میلیمتر باشد. امکان گرفتن MRI از بیمار باشد، مثلا فلزی در بدن بیمار نباشد.
دکتر «پوریا مشیدی»، جوانترین عضو گروه پیوند سلول «شوان» مراحل عمل را اینطور توضیح میدهد: «در مرحله اول بیماران واجد شرایط را برای پیوند ثبتنام میکنند. بعد یکی از اعصاب محیطیشان به عنوان نمونه برداشته میشود و به اتاق تمیز در بانک اعضای پیوندی منتقل میشود و از آن نمونه کشت تهیه میشود و سلولهایش رشد میکنند. معمولا بعد از دو سه هفته سلولها به حدی میرسند که مناسب پیوند میشوند.»
در این مرحله است که مریض برای بار دوم بستری میشود و به اتاق عمل میرود. همزمان با شروع عمل جراحی، یک گروه دیگر شروع میکند به برداشت سلولهای شوان از محیط کشت. بعد این سلولها به اتاق عمل منتقل و به مریض تزریق میشود.
در ایران حدود 70هزار نفر بیمار نخاعی وجود دارند. از بین کسانی که تا به حال به بیمارستان امام مراجعه کردهاند، حدود10درصد یعنی تقریبا450 نفر برای عمل ثبتنام شدهاند ولی تنها 30 نفر تا به حال تحت عمل جراحی قرار گرفتهاند.
دکتر مشیدی میگوید با امکانات فعلی حداکثر هفتهای دو تا سه عمل میشود انجام داد، البته اگر سلولهای شوان آماده باشند. فعلا این عمل فقط در بیمارستان امام انجام میشود، چون تأسیسات اتاق تمیز این بیمارستان منحصر به فرد است. اما با گسترش امکانات همین بیمارستان، ممکن است بشود تا روزی دو تا عمل هم انجام داد.
یک قطعه از پازل
برای کسانی که چند سال عمرشان را روی صندلی چرخدار گذراندهاند، شنیدن این خبر هیجانآور بود. از فردای آن روزی که خبر موفقیت طرح پیوند نخاع منتشر شد، فوجی از بیماران به بیمارستان امام هجوم آوردند و مشکلاتی هم به وجود آمد.
شاید علتش این بود که رسانهها خبر را درست و کامل منتشر نکرده بودند. دکتر مشیدی میگوید: «کاری که ما انجام دادیم، جزئی از یک پازل بزرگ است که در کشورهای مختلف دنیا روی قطعههای دیگر آن کار میشود. ترمیم ضایعات نخاعی، کار بسیار گستردهای است که از حدود 20 سال پیش شروع شده و مدام در حال رشد است. حالا ایران هم روی یکی از پلهها ایستاده و این قابل تحسین است. اما نباید یادمان برود این کار در نهایت، بخشی از یک حرکت بسیار بزرگتر است.»
اما میزان موفقیت این عمل هنوز به طور قطعی مشخص نشده است. بررسی آن 30 نفری که عمل شدهاند، نشان میدهد 70 تا 80 درصد موفقیت نسبی داشته است.40 درصد موفقیت کلی گزارش شده؛ یعنی 04 درصد افراد، بهبود جسمی و حسی داشتهاند. البته بهبودی درجات مختلفی داشته؛ از یک حرکت کوچک گرفته تا بازگشت حس به اندامها.
دکتر مشیدی میگوید: «اوایل کار، داستان ما شبیه آلیس در سرزمین عجایب بود. بیماران اولی که پیوند میشدند، ما هیچ ایدهای نداشتیم و نمیدانستیم چه اتفاقی میافتد. حالا با توجه به میزان بهبودی بیماران قبلی میتوانیم درباره بیماران بعدی تا حدودی اظهارنظر کنیم. اما باز هم این، اظهارنظر محدودی خواهد بود، چون ضایعات نخاعی پارامترهای مختلفی دارد و از یک بیمار به یک بیمار دیگر متفاوت است.
البته ملاکهای پذیرفتن بیمار باعث میشود ما روی بیمارانی کار کنیم که تا حدودی شبیه به هم هستند. در این بیماران شبیه به هم شده، ما 80 درصد شروع بهبودی را دیدهایم. اما چیزی که میتوانیم ادعا کنیم، این است که این روش، روش بیخطری است و حتی اگر هیچ بهبودی حاصل نشود، آسیبی هم به مریض نخواهد زد.»
دوباره برمیگردیم
بعد از خواندن شمارهها و نوبتهای هفته آینده، جمعیت بهتدریج پراکنده میشوند. همراهان بیماران ویلچرها را به سمت خروجی درمانگاه هدایت میکنند. مردی که ویلچر مرد دیگری را میراند به سمت او خم شده و چیزی میگوید که هر دو به خنده میافتند. هر دو جانبازند و از قم آمدهاند. محمدرضا صدیق از 20 سال پیش قطع نخاع شده و الان 38 سال دارد.
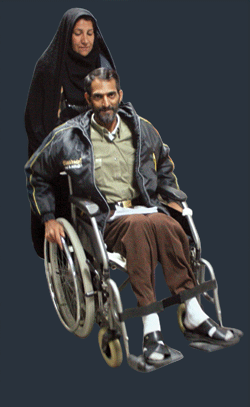
مگر چند سالتان بود که جبهه رفتید؟
12 سال!
- به آنها گفتهاند از طریق بنیاد جانبازان اقدام کنند؟
گفتند جانبازها سهمیه دارند، قرار شده اسامیمان را رد کنند به بنیاد جانبازان مراکز استانها. وقتی نوبت و شرایط دقیقمان مشخص شد، اگر خدا بخواهد میآییم تهران برای عمل.
- 02 سال است روی صندلی چرخدار نشستهاید. اصلا یادتان میآید راه رفتن چطور بود و چه حس و حالی داشت؟
خب آدم به همه چیز عادت میکند. ولی من دو تا بچه دارم؛ به خاطر آنها هم شده، دلم میخواهد روی پای خودم راه بروم. اگرچه ما همیشه راضیایم به رضای خدا. تا خدا چی بخواهد.
اینها جایگزین ندارند
تعدادشان از زمان تولد ثابت است. یعنی به دنیا که میآییم چند تایی از اینها را میشمارند و میدهند دستمان و باید تا آخر عمر با همانها سر کنیم. اگر یکی گم شود، له شود، خراب شود یا بمیرد، دیگر چیزی جایگزیناش نمیشود، پس باید با بقیه بسازیم.» داریم راجع به سلولهای عصبی حرف میزنیم.
در بدن، سلولهای عصبی محیطی و مرکزی، تعداد ثابتی دارند، یعنی فقط با گذر زمان رشد میکنند، اما تکثیر نمیشوند. چنین حالتی را به غیر از سلولهای عصبی، سلولهای عضلانی هم دارند؛ یعنی فقط جمعشان بزرگ و کوچک میشود، اما تعدادشان کم نمیشود.
برای مهمترین سلولهای بدن، شاید این خصیصه کمی عجیب باشد. ولی بیایید تصور کنیم اگر سلولهای عصبی مثل سلولهای پوست بودند، تکثیر میشدند، بزرگ میشدند و میمردند و ما کیسه میکشیدیمشان و تمیزشان میکردیم، آن وقت میشد خاطرات بد را از روی سلولهای عصبی، کیسه کشید.
ولی اگر شب امتحان یکهو سلولهای عصبیای که درسها را در بین سیناپسهایشان ذخیره کردهاند، بمیرند و سلولهای جدیدی بیایند که تازه تازهاند و روز امتحان در جواب سؤالات بگویند چه کشکی؟ چه دوغی؟ چه جوابی دارید بدهید؟ مصریهای باستان 5500 سال قبل، بیماران دچار آسیب نخاعی را به عنوان بیمارانی که باید تا انتهای زندگی، ناتوانیهای خود را همراه داشته باشند توصیف کردهاند. در خیلی از بیماریها – حالا چه آسیب نخاعی باشد، ضربه مغزی، چه ام.اس یا هر چیز دیگر – عنصر مشترک این است که تعدادی سلول عصبی از بین رفتهاند و عملکردشان نیز از بین رفته است.
سال1890 نورو بیولوژیست معروف اسپانیایی، رامون کافال، متوجه این قضیه شد؛ اینکه رشتههای عصبی در سیستم مرکزی یعنی مغز و نخاع، پس از آسیب ترمیم نمیشوند و همانطور قطع شده باقی میمانند. البته کافال بعد این را هم اضافه کرده بود که ضایعات اعصاب محیطی به خوبی ترمیم میشوند، اما تا 90 سال بعد کسی به این جمله دوم توجه نکرد.
از اوایل دهه 80 مطالعاتی انجام شد که نشان میداد یک قطعة عصب محیطی در بدن موش از خود واکنش نشان داده و رشد کرده است. این مسأله، زمینهای برای انجام مطالعات بیشتر شد. سلولهای اصلی تشکیلدهنده سیستم عصبی محیطی (سلولهای شوان) کشت داده شدند.
محیطهای مختلف کشت برای آنها آزمایش شد. مکانیسم عمل سلولهای شوان مشخص شد. جاهای مختلفی که بشود در آن از سلولهای شوان استفاده کرد، مورد آزمایش قرار گرفتند. مدلهای آزمایشگاهی نخاعی به وسیله این سلولها تا حدودی درمان شدند، تا اینکه چند سال پیش محقق جوانی از دانشگاه تهران به فکرش رسید از این سلولها، در جای جدیدی استفاده کند: «بررسی اثر پیوند سلولهای شوان در فضای زیر عنکبوتی نخاع آسیب دیده»، پروژهای بود که بسیاری از بیماران آسیب نخاعی به موفقیت آن امید بستهاند.




















